deux types de solutions sont envisageables par voie abdominale ou coelioscopique et par voie vaginale ou naturelle
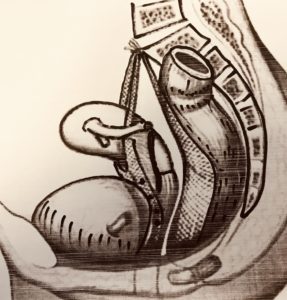
La promontofixation est une intervention chirurgicale qui corrige le prolapsus génital. La vessie, l’utérus ou le col utérin et le rectum sont maintenus en bonne position à l’aide de bandelettes synthétiques. La première empêche par soutènement la vessie de descendre et maintient l’utérus ou le col de l’utérus en position anatomique et la deuxième bandelette corrige la descente du rectum. Les deux bandelettes sont fixées sans tension au promontoire.
Vous aurez une sonde vésicale. Cette dernière permet de récupérer les urines et d’empêcher la distension de la vessie. Elle est retirée entre le 1er et le 3e jour.
Dès le lendemain de l’intervention vous pourrez vous asseoir.
Vous pourrez vous alimenter en principe dès le lendemain de l’intervention.
Des douleurs dans les épaules peuvent exister les 8 premiers jours en rapport avec l’insufflation du gaz lors de l’intervention.
Les orifices par lesquels sont passés les instruments ont été refermés par des fils résorbables (qui ne seront pas à retirer) et des steristrips.
Il faut éviter les bains durant 1 mois, mais les douches sont autorisées.
Une constipation est fréquente motivant l’utilisation de laxatifs légers et de suppositoires afin d’éviter des efforts de poussées abdominales.
Les bas de contention devront être portés pendant trois semaines avec réalisation d’injections d’anticoagulants pour limiter les risques d’apparition d’une phlébite.
Un rendez-vous vous sera donné avec votre chirurgien à 2 mois de l’intervention pour un contrôle de la cicatrisation.
Les complications directement en relation avec l’intervention sont rares, mais possibles :
Une ouverture accidentelle de la vessie peut survenir au cours de sa dissection. Le risque est plus fréquent si vous avez déjà été opérée, ce qui rend la dissection plus difficile. Cette plaie peut même interrompre le déroulement de l’intervention. La sonde vésicale peut alors être conservée plus longtemps, selon l’avis du chirurgien.
Le risque est plus important si vous avez ou avez eu une ablation de l’utérus. L’ouverture du vagin peut compromettre la mise en place d’une prothèse.
Elle est exceptionnelle et nécessite un geste de réparation avec la mise en place d’une sonde interne temporaire.
Elle est exceptionnelle et implique une réparation immédiate. L’ouverture du rectum empêche la mise en place d’une prothèse.
Cette complication est rare et nécessite exceptionnellement une ré-intervention ou une transfusion.
Les douleurs sont le plus souvent modérées après l’intervention. Des douleurs persistantes sont exceptionnelles à distance de l’intervention.
Dans certains cas, une incontinence urinaire à l’effort peut apparaître dans les suites opératoires et peut nécessiter ultérieurement une intervention complémentaire. L’apparition dans les suites opératoires d’envies fréquentes ou urgentes d’uriner n’est pas rare. Si celles-ci existaient en préopératoire, elles peuvent persister
Des difficultés importantes pour uriner peuvent aussi survenir, nécessitant de reposer une sonde dans la vessie
Le traitement chirurgical peut aussi entraîner une aggravation ou l’apparition de troubles digestifs. Ces symptômes peuvent disparaissent avec un traitement adapté. Une occlusion intestinale peut être due à des adhérences de l’intestin dans la cavité abdominale. Une ré-intervention est souvent nécessaire.
En replaçant en bonne position les organes descendus, l’intervention permet le plus souvent d’améliorer votre sexualité. En revanche, la qualité des rapports peut être rarement altérée par des douleurs, des problèmes de lubrification vaginale. Un traitement peut vous être prescrit pour améliorer ces phénomènes locaux.
Exceptionnellement, une exposition de la prothèse au travers du vagin peut survenir. Elle peut apparaître tardivement, des années après la pose. Elle est souvent asymptomatique, mais peut parfois entraîner des écoulements vaginaux et une infection de la prothèse. Une ré-intervention peut alors être nécessaire pour retirer partiellement ou en totalité cette prothèse. La migration de la prothèse peut aussi exceptionnellement se faire vers la vessie et le rectum. Elle nécessite une réintervention pour l’enlever.
Une fistule est une communication anormale entre deux organes creux. Elle peut exceptionnellement compliquer l’intervention, surtout chez les patientes multi opérées. Elle peut concerner l’urètre, la vessie, l’uretère, le vagin ou le rectum. Son traitement est le plus souvent chirurgical.
Lors du retour à domicile :
– Boire régulièrement 1,5 L d’eau par jour.
-Port de bas de contention et injections d’anticoagulants durant minimum 15 jours après l’intervention.
-Prise régulière de laxatifs doux et suppositoires (prescrits) pour lutter contre la constipation et les efforts de poussée.
-Eviter les efforts de poussée abdominale durant les 8 semaines postopératoires, risquant de compromettre le résultat de l’intervention.
-Ne pas rester allongée toute la journée.
-Eviter les bains durant les 3 semaines post opératoires (douches autorisées).
-Les rapports sont contre indiqués durant le premier mois
L’intervention a pour but de traiter la descente de la vessie, et /ou de l’utérus ou du fond vaginal (en cas d’antécédent d’hystérectomie), et /ou le rectum. Habituellement le traitement concerne l’ensemble des organes pelviens mais parfois seul de ces éléments peut faire l’objet d’un prolapsus et donc d’une cure.
Elle peut se faire soit en renforçant les tissus sous la vessie c’est-à-dire en plicaturant un tissu solide fibreux appelé fascia de Halban soit en utilisant un matériel prothétique qui est un filet servant de hamac sous la vessie et fixé latéralement sur des éléments fibreux solides du pelvis. Cette solution de renforcement prothétique est habituellement réservée aux récidives de prolapsus mais peut également s’utiliser en cas de prolapsus très important c’est-à-dire extériorisé.
Elle nécessite de fixer le col ou le fond vaginal en cas d’hystérectomie sur un ou des ligaments solides appelés ligament sacro-épineux. Ce petit ligament extrêmement solide situé latéralement mais dans un axe presque identique à l’axe vaginal normal, permet une attache solide unilatérale en cas de conservation utérine ou bilatérale en cas d’ablation de l’utérus.
Comme pour la cure de cystocèle celle-ci peut être soit faite par plicature des tissus en avant du rectum soit par interposition d’une prothèse. Cette dernière solution est utilisée en cas de récidive de prolapsus déjà opéré.
L’intervention est menée sous anesthésie générale ou locorégionale (c’est-à-dire sous rachianesthésie). Au bloc opératoire, vous êtes installée en position gynécologique, une sonde vésicale est plus souvent mise le en place. Une incision est pratiquée dans la paroi du vagin à sa partie antérieure ou postérieure. Les organes sont libérés pour pouvoir les réintégrer en bonne position.
Dans certains cas, il peut vous être proposé une hystérectomie (ablation de votre utérus), effectuée par la même voie vaginale, à cause de l’importance du prolapsus de votre utérus ou d’une pathologie de celui-ci. Le chirurgien vous en explique alors la nécessité.
Une consultation d’anesthésie doit avoir lieu quelques jours avant l’intervention.
Une analyse d’urine vous est demandée quelques jours avant l’opération (ECBU).
Pour prévenir les phlébites, des bas de contention peuvent être prescrits, portés pendant l’intervention et jusqu’à reprise d’une activité ambulatoire (prévention des phlébites).
Un régime alimentaire sans résidu peut vous être conseillé avant l’intervention.
Un traitement hormonal local par œstrogènes sous forme de crème ou d’ovules peut vous être prescrit avant l’intervention pour améliorer la qualité du vagin et favoriser la cicatrisation.
Le moment de l’ablation de la sonde urinaire est défini par votre chirurgien.
La reprise du transit intestinal (gaz) se fait habituellement dans les 1 à trois jours ; cependant, une constipation peut vous gêner pendant quelques jours, et se prolonger si vous êtes sujette à ce problème. Un traitement laxatif peut alors vous être prescrit. Pendant cette période, quelques pertes vaginales peuvent survenir et sont tout à fait normales.
La durée d’hospitalisation est habituellement de quelques jours.
Une convalescence est à prévoir. Sa durée est adaptée au travail que vous exercez.
Vous devez vous abstenir de faire des efforts, du sport, de porter des charges lourdes, de prendre des bains et d’avoir des rapports sexuels avec pénétration pendant environ 6 à 8 semaines.
Une consultation de contrôle est prévue 8 semaines après l’intervention. Celui-ci décidera de la possibilité de reprise de toutes vos activités, en particulier sportives.
Vous devez éviter les efforts violents dans les 2 mois suivant l’intervention.
Dans la majorité des cas, l’intervention qui vous est proposée se déroule sans complication. Cependant, tout acte chirurgical comporte un certain nombre de risques et complications décrits ci-dessous :
Certaines complications sont liées à votre état général et à l’anesthésie ; elles vous seront expliquées lors de la consultation préopératoire avec le médecin anesthésiste ou le chirurgien et sont possibles dans toute intervention chirurgicale.
Les complications directement en relation avec l’intervention sont rares, mais possibles :
Une ouverture accidentelle de la vessie peut survenir au cours de sa dissection. Le risque est plus fréquent si vous avez déjà été opérée, ce qui rend la dissection plus difficile. Cette plaie peut même interrompre le déroulement de l’intervention.
La sonde vésicale peut alors être conservée plus longtemps, selon l’avis du chirurgien.
Une ouverture accidentelle du rectum peut survenir au cours de sa dissection. Elle est exceptionnelle et implique une réparation immédiate.
Il est rappelé que toute intervention chirurgicale comporte un certain nombre de risques y compris vitaux, tenant à des variations individuelles qui ne sont pas toujours prévisibles. Certaines de ces complications sont de survenue exceptionnelle (plaies des vaisseaux, des nerfs et de l’appareil digestif) et peuvent parfois ne pas être guérissables.
Au cours de cette intervention, le chirurgien peut se trouver en face d’une découverte ou d’un événement imprévu nécessitant des actes complémentaires ou différents de ceux initialement prévus, voire une interruption du protocole prévu.
Cette complication est rare et nécessite exceptionnellement une ré-intervention et/ou une transfusion.
A distance de l’intervention, des douleurs persistantes sont exceptionnelles. Certains remaniements sur les prothèses peuvent entrainer une rétraction de celle-ci et des tissus autours rendant compte de douleur. La fixation sur les ligaments sacro épineux peut rarement laisser des douleurs persistantes à type de névralgie (névralgie pudendale).
En replaçant en bonne position les organes descendus, l’intervention permet le plus souvent d’améliorer votre sexualité. En revanche, la qualité des rapports peut être rarement altérée par des douleurs, des problèmes de lubrification vaginale. Un traitement peut vous être prescrit pour améliorer ces phénomènes locaux.
Le traitement chirurgical peut aussi entraîner une aggravation ou l’apparition de troubles digestifs. Ces symptômes peuvent disparaissent avec un traitement adapté. Le traitement chirurgical peut aussi entraîner une aggravation ou l’apparition de troubles digestifs. Ces symptômes peuvent disparaissent avec un traitement adapté.
Dans certains cas, une incontinence urinaire à l’effort peut apparaître dans les suites opératoires, et peut nécessiter ultérieurement une intervention complémentaire.
Dans certains cas, une incontinence urinaire à l’effort peut apparaître dans les suites opératoires, et peut nécessiter ultérieurement une intervention complémentaire.
Des difficultés importantes pour uriner peuvent aussi survenir, nécessitant de reposer une sonde dans la vessie ou de vous apprendre à réaliser temporairement des sondages plusieurs fois par jour.
Une fistule est une communication anormale entre deux organes creux. Elle peut exceptionnellement compliquer l’intervention, surtout chez les patientes multi opérées. Elle peut concerner l’urètre, la vessie, l’uretère, le vagin ou le rectum. Son traitement est le plus souvent chirurgical.
Fumer augmente le risque de complications chirurgicales de toute chirurgie. Arrêter de fumer 6-8 semaines avant l’intervention élimine ce risque supplémentaire.
